В реанимации с мамой: как выхаживают недоношенных детей сегодня
8 лет назад Россия перешла на международные критерии регистрации новорожденных — в родильных домах и перинатальных центрах начали выхаживать малышей весом от 500 г. Что изменилось за эти годы в ситуации с недоношенными детьми, рассказывает неонатолог Галина Анатольевна Асмолова — она наблюдает малышей не только сразу после рождения, но и в течение трех лет следит за их развитием.

— Насколько много детей сейчас рождается раньше срока?
— Каждый год в мире — около 15 млн таких малышей, это примерно около 10% от всех новорожденных. В экономически развитых странах эта цифра постепенно снижается, потому что улучшается подготовка женщин к беременности и ведение беременности. Благодаря работе акушерско-гинекологической службы в России количество недоношенных за последние два-три года тоже уменьшилось и составляет сейчас около 6%.
В 1974 году ВОЗ признала жизнеспособными детей, родившихся с массой тела 500 г на сроке минимум 22 недели. С 2012 года и Россия перешла на эти международные критерии регистрации новорожденных.
К сожалению, мы не всегда до конца знаем причину начала преждевременных родов, но по статистике очень большой их процент связан с воспалением и инфекциями — как мочеполовой сферы, так и острыми респираторными. Если такая инфекция начинает развиваться внутриутробно, это может стать сигналом к началу преждевременных родов.
Недоношенный ребенок — это новорожденный, который появился на свет раньше полных 37 недель беременности. Но он может быть с весом от 500 г до 2500 г и с гестационным возрастом от 22 до 37 недель. Поэтому мы делим этих детей на группы:
- поздние недоношенные — 34-36 недель беременности, с весом от 2000 до 2500 г;
- умеренно недоношенные — 32-34 недели беременности, с весом от 1500 до 2000 г;
- очень недоношенные (с очень низкой массой тела, ОНМТ) — 28-32 недель беременности, с весом от 1000 до 1500 г;
- экстремально недоношенные (с экстремально низкой массой тела, ЭНМТ) — менее 28 недель беременности и менее 1000 г при рождении.
В Москве в 2017 году родилось примерно около 134 тыс. малышей, из них около 6,5 тыс. — недоношенные, из них с ОНМТ и ЭНМТ примерно 1 140 новорожденных.
Понятно, что малыши с весом меньше 1500 г — самые сложные новорожденные. Как с точки зрения акушеров, которые ведут преждевременные роды, так и для неонатологов. Их работа начинается с первой помощи в родильном зале, продолжается в отделениях реанимации и интенсивной терапии, отделениях патологии новорожденных. Наблюдают врачи малышей и после выписки из стационара.
Выживаемость среди детей с ОНМТ и ЭНМТ в Москве в 2017 году достигла 87%. Следующая задача — не только сохранение жизни, но и снижение инвалидизации среди них.
— От чего зависит прогноз?
— При современном уровне акушерско-гинекологической и неонатальной помощи большинство недоношенных имеют шанс выжить: у детей, родившихся с весом от 1000 до 1500 г, он более 95%. А вот прогноз дальнейшего развития малыша зависит как от уровня неонатальной помощи, так и от состояния его здоровья, причем еще внутриутробного.
Добиться благоприятного исхода возможно в большинстве случаев при гестационном возрасте более 28 недель беременности и в более чем 2/3 случаев даже при родах ранее 28 недель. Но такие крохи требуют высокотехнологичной и высокопрофессиональной помощи на этапе стационара и комплексного наблюдения в дальнейшем, минимум до 3 лет.
Поэтому очень важно при риске преждевременных родов правильно маршрутизировать, как мы говорим, беременную женщину, чтобы младенец мог родиться в перинатальном центре, учреждении III уровня акушерско-гинекологической помощи. Потому что, всё, что происходит в первые часы, в первые сутки и в первую неделю жизни, — это фундамент для выживания и его дальнейшего развития. В перинатальном центре есть все возможности для адекватной и квалифицированной помощи — и современное оборудование, и медицинские работники, которые имеют большой опыт ведения таких детишек.
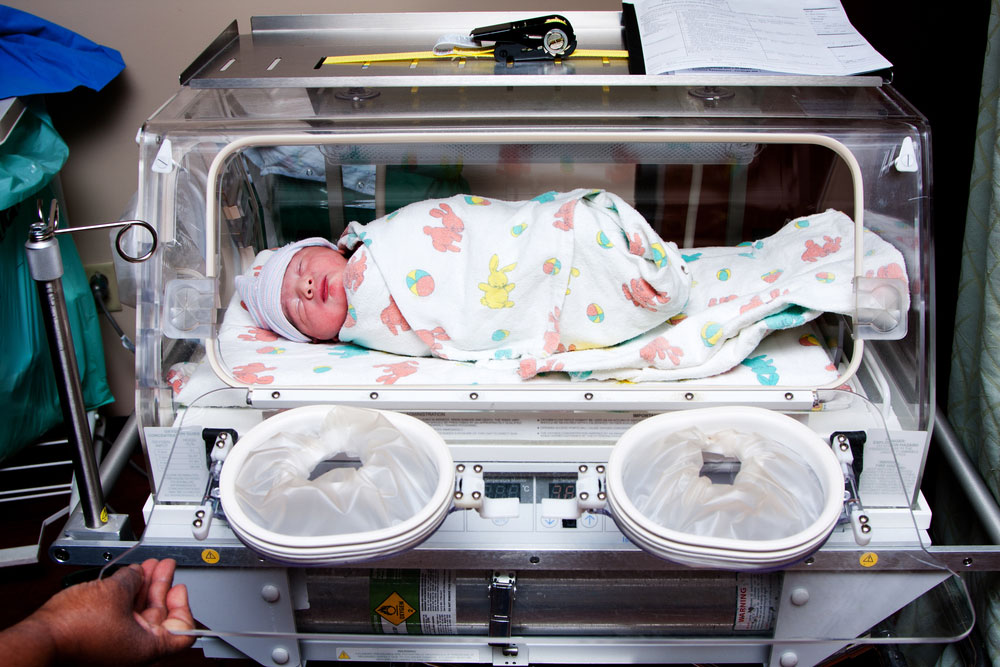
— Что происходит с крохой после преждевременных родов?
— Недоношенные дети после рождения, как правило, проходят три этапа лечения и наблюдения. Первый этап — это отделение реанимации и интенсивной терапии новорожденных. Сюда поступают малыши, рожденные ранее 32-й недели беременности, и все новорожденные, в том числе и доношенные, имеющие проблемы с самостоятельным дыханием, требующие искусственной вентиляции легких и проведения интенсивной терапии.
После того как младенец сможет самостоятельно дышать, его могут перевести на второй этап выхаживания — это отделение патологии новорожденных. В каком возрасте это происходит? В очень разном — это может быть спустя и неделю, и десять дней, а для кого-то спустя месяц, и два, и даже три. Всё зависит от зрелости легочной ткани, от разных инфекционных процессов, которые могут настигнуть новорожденного в отделении реанимации, и от исходного состояния его здоровья.
В отделении патологии новорожденных малыш будет получать дальнейшее лечение, адекватное питание и набирать вес. Чтобы выписаться домой, ему надо многому научится — хорошо сосать, усваивать еду, удерживать тепло и набрать вес 1800-2000 г. И самое главное — не иметь инфекционных проблем.
И третий этап — пролонгированное наблюдение после выписки из стационара. Этим занимаются специализированные отделения катамнестического наблюдения — они созданы для детей, родившихся с весом менее 1500 г или имевших серьезные осложнения в неонатальном периоде.
Ребенок параллельно наблюдается в детской поликлинике по месту жительства и в центре катамнестического наблюдения. Они есть при крупных перинатальных центрах, при больших многопрофильных больницах, где малыша могут консультировать врачи разных специальностей — от педиатра, невролога и окулиста до пульмонолога, эндокринолога, хирурга и т.д.
Третий этап наблюдения — это не только медицинская, но и психолого-педагогическая помощь, а также реабилитация — и все это необходимо минимум до трех лет. Так, в Москве для этого созданы центры восстановительного лечения для детей с низкой и экстремально низкой массой тела.
— Какая роль отводится родителям малыша на всех этих этапах?
— Сейчас большинство врачей активно сотрудничают с родителями как с помощниками при выхаживании и реабилитации недоношенных детей. И в первую очередь это касается мамы, которая нам очень нужна со своим грудным молоком — в том числе и в отделении реанимации.
Сегодня мы понимаем, что грудное молоко для недоношенного ребенка — это то, что мы никогда и ничем заменить не сможем, никакими таблетками и никакими специализированными смесями. Признано, что кормление молозивом и грудным молоком — один из главных факторов профилактики инвалидности и профилактики инфекций у детей в отделении реанимации.
И конечно, грудное вскармливание для недоношенного ребенка и его мамы — важная вещь для установления психологического контакта и привязанности. Там, где есть так называемые открытые реанимации, где мама может находиться с крохой круглосуточно, врачи и медсестры отмечают, что детишки совсем по-другому реагируют на наши действия и манипуляции. Потому что они уже психологически связаны со своей мамой. И они реально быстрее выздоравливают и снимаются с аппарата искусственной вентиляции легких.
Конечно, нахождение родителей в реанимации, с одной стороны, это определенная сложность — как для родителей, так и для врачей и медицинского персонала. С другой стороны, если родители находят взаимопонимание с врачами и доверяют им, то выхаживание недоношенного и особенно снижение тяжелых последствий для его здоровья идет более успешно.
Трудность еще в том, что в отделении реанимации — не один лечащий врач, это команда, врачи меняются, т.к. работают сутками. И они тоже очень сильно нуждаются в понимании со стороны родителей, особенно мамы, — потому что мы не всегда можем сделать больше того, чем мы можем сделать.
— Предусмотрена ли какая-то психологическая помощь родителям таких детей и особенно маме?
— Пока психолого-педагогическая помощь находится на стадии становления. В больших перинатальных центрах это пока пилотные проекты, т.к. юридически и законодательно еще не закреплено, что в отделении реанимации должен быть в том числе и психолог.
Поэтому много вопросов приходится решать непосредственно врачу отделения, где лечится такой малыш, и заведующему отделением. Им приходится быть своеобразными психологами и помогать в сложных ситуациях, в которых оказываются мамы.
Мы также сотрудничаем с теми организациями, которые имеют в своем штате психологов, нейропсихологов, дефектологов, логопедов. Так, ДГКБ им Н.Ф. Филатова взаимодействует со специалистами службы ранней помощи «Вера, Надежда, Любовь». Психологи оказывают помощь маме и ребенку на третьем этапе наблюдения, а при необходимости их приглашают в том числе в отделение реанимации и патологии новорожденных.
Почему важно, чтобы психологи появились и в стационарах? Потому что мама, даже имея рекомендацию обратиться к психологу, может просто туда не дойти в таком сложном эмоциональном состоянии, где присутствуют обиды, непринятие сложившейся ситуации, страх за то, что будет с ней и ее малышом. В стенах отделения, где находится ребенок, эту помощь маме оказать гораздо легче.
— К счастью, сейчас детей, родившихся раньше срока, которые имеют инвалидизирующие состояния со стороны центральной нервной системы, тяжелые нарушения моторики, зрения и слуха, гораздо меньше, чем это было десять лет назад. За это время изменились подходы к реанимации недоношенных в родильном зале и в первые сутки жизни, к вопросам питания и развивающего ухода.
— Сегодня недоношенные лети чаще появляются на свет в результате самопроизвольных преждевременных родов или кесарева сечения?
— Преждевременные роды чаще всего вызывают ситуации, связанные с мамой: либо внезапная отслойка плаценты, либо развитие преэклампсии, то есть высокого артериального давления, либо кровотечение. При таких экстренных причинах неизбежно экстренное кесарево сечение.
А если это роды, которые сами начинаются после 32-й недели, и мы видим, что с сердцебиением плода всё нормально, то возможны и естественные роды, что немаловажно для ребенка.
Но процент кесаревых сечений среди недоношенных детей всегда выше, чем среди детей доношенных. Это вынужденная мера по спасению либо мамы и ребенка, либо ребенка, чтобы нанести ему меньшую травму при родах. Чем меньше травма, тем больше шансов на лучший исход.
Ребенок родился раньше срока: что делать родителям
— В прежние времена, если ребенок попадал в отделение реанимации, мама могла лишь навещать его по часам и сцеживать для него молоко. Как сейчас организован доступ родителей к недоношенным малышам?
— Надо понимать, что каждое отделение реанимации обладает своими возможностями с точки зрения нахождения там мамы. Где-то можно находиться большее количество времени, где-то — приходить в определенные часы, где-то — находиться с ребенком круглосуточно.
Даже если организовать совместное пребывание с ребенком в реанимации не получается, обязательно используются принципы развивающего ухода, которые снижают стресс у малыша и мамы. Это, например, метод «Кенгуру», когда кроха выкладывается маме на грудь, даже находясь на аппарате ИВЛ, но в стабильном состоянии. Телесный контакт и психоэмоциональная связь, которая образуется при этом, жизненно необходимы обоим и способствуют более быстрому выздоровлению малыша.
А еще — налаживанию грудного вскармливания, ведь при рождении ребенка раньше срока очень важно, чтобы у мамы пришло молоко и пришло желание кормить его грудью. Сейчас гораздо больше детишек выписываются из стационара и находятся потом на грудном вскармливании, причем даже не сцеженным молоком, а непосредственно из груди матери.
В реанимации большинство манипуляций выполняется врачами и средним медицинским персоналом, потому что это особое отделение. А вот после перехода в отделение патологии новорожденных, где есть возможности совместного пребывания, мама активно включается в процесс ухода за недоношенным ребенком.
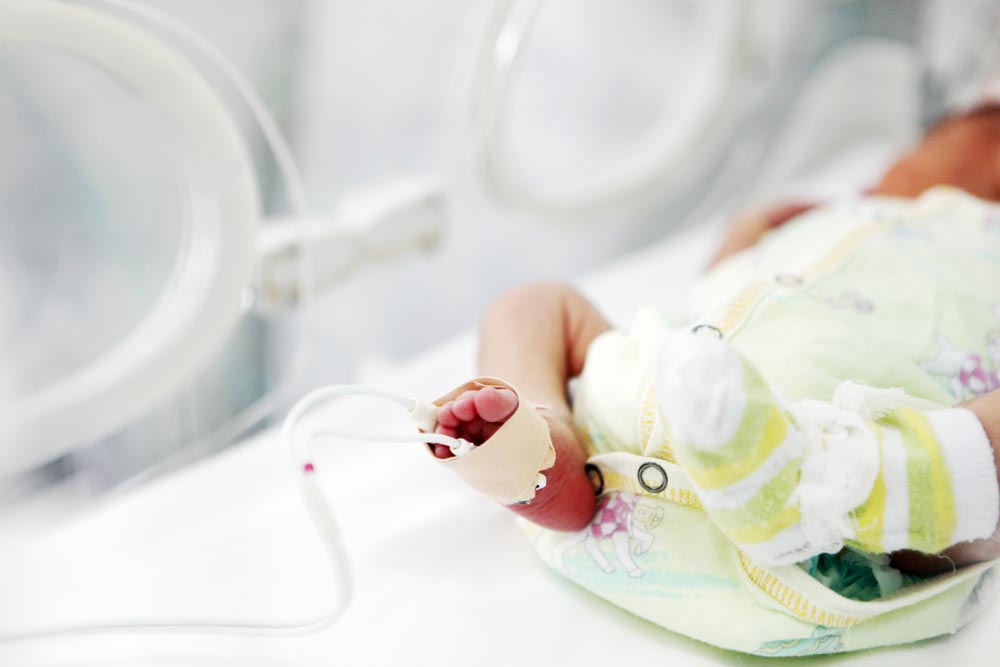
— Мама становится опытнее, спокойнее?
— Конечно. Когда они с малышом выпишутся домой, она будет чувствовать себя гораздо увереннее, нежели мамы, которых мы выписывали лет десять назад. Порой они не знали, как правильно с обращаться с крохой, купать его или пеленать. А еще им было страшно от того, что с ним может что-то случиться: он ведь все равно еще очень маленький, может и срыгнуть, и не так покушать, и не так повернуться.
А практика ухода дает маме уверенность — это с одной стороны. А с другой, выполняя такие простые действия, как переодевание, купание, пеленание, мама делится с младенцем свой микрофлорой, своим микробиомом — и это гораздо здоровее для него, чем госпитальная флора, которая присутствует в стационаре. Устойчивый микробиоценоз у мамы и малыша — это заведомая профилактика инфекций и аллергических заболеваний в дальнейшем. Так что материнский уход за новорожденным нам важен с точки зрения контакта непосредственно с ее бактериями, а не только с бактериями, которые живут в стационаре.
— Чему важно научиться маме на втором этапе выхаживания?
— Как только у малыша появляется синхронизация процессов сосания и глотания, его начинают прикладывать груди и учат маму кормить грудью и докармливать из бутылочки, если надо. Мама должна освоить правильные позы, в которых надо держать малыша, как его правильно укладывать, просто прикасаться к нему. Потому что любое общение с мамой для недоношенного ребенка — это развивающий уход. Он складывается из таких, казалось бы, мелочей, но имеет глобальное значение для нервно-психического, умственного, социального развития ребенка — того, на чем держится человек и социум.
А на третьем этапе мама — это соратник врача, без которого никакие назначения не будут работать. Врач может рекомендовать, прописать, но именно от того, как мама будет этим рекомендациям следовать, и зависит успех. И речь уже не только и не столько о медикаментозной терапии, сколько о терапии моторно-двигательной и эмоциональной. От понимания мамой ситуации и от ее усилий в период до трех лет очень многое зависит.
дисплазия. Встречаются, хотя уже не так часто, те или иные степени ретинопатии недоношенных — проблемы с органами зрения из-за раннего срока рождения.
Поэтому по индивидуальным показаниям нужны узкие специалисты — такие, как пульмонолог, окулист, для какого-то малыша — кардиолог. Но для всех обязателен врач-невролог, который должен постоянно вести этого ребенка и осматривать его минимум раз в три месяца. Потому что неврологическое развитие — это динамическое развитие, и на каждом этапе необходимо оценивать, что происходит с динамикой тех или иных функций.
Мы не можем сказать заранее, что будет с этим малышом через три, шесть месяцев или через год. Даже если нам кажется, что у ребенка всё в порядке в том или ином возрасте, мы не можем его отпустить на шесть месяцев или на год, как доношенного ребенка. Только динамическое наблюдение позволяет нам, с одной стороны, активно вмешиваться в процесс тогда, когда в него надо вмешаться, чтобы не пропустить, а с другой стороны — направлять этого малыша и его семью к тем или иным достижениям в их жизни. И поэтому невролог, как и окулист — это обязательные врачи.
Еще один врач, который обязательно нужен, — это хирург-ортопед. Недоношенные часто имеют дефицит по микроэлементам и витаминам — витамину D, кальцию, фосфору, могут иметь те или иные проблемы с костной системой, и хирург-ортопед должен за этим наблюдать.
И, конечно, ребенку нужен педиатр, причем такой, который глубоко знает и понимает неонатологию, знает, как эти дети родились, как они выхаживаются. Этот врач, как и невролог, является основным, кто ведет этого малыша. Далеко не всегда он именно лечит, но грамотное назначение витаминов, микроэлементов, поддержка в тот или иной период, правильное составление графика вакцинации — всё это станет базой для будущего здоровья.
— Как «делятся обязанности» между врачами детской поликлиники и центров реабилитации недоношенных детей?
— Все специалисты, которые работают в центрах катамнестического наблюдения, доступны только планово. А иногда бывает нужна экстренная помощь. Мы не можем выехать на дом к этому малышу, не всегда можем в острый период той или иной болезни оказаться рядом с ним. Поэтому жизненно важно прикрепить ребенка к поликлинике там, где он проживает — для экстренных визитов.
Но не только. Так, выдать направление определенной формы по системе ОМС в то или иное место, где надо, скажем, проконсультировать ребенка, сегодня может только участковая поликлиника, и нам бывает очень нужна поддержка ее врачей.
Так что очень важно взаимодействие между врачами, понимание того, что мы в одной упряжке, и ребенок у нас один, он общий, а не отдельно чей-то. Мы всячески готовы выходить на связь с амбулаторным звеном и по вопросам, которые требуют просто разъяснения, и по стратегическим вопросам, например, той же самой вакцинации. Ведь далеко не всегда наши малыши могут соблюдать Национальный календарь прививок, для них есть особенности.
Так, например, существует программа профилактики и иммунизации против тяжелого течения респираторно-синтициальной вирусной инфекции у недоношенных детей из групп высокого риска. Это глубоко недоношенные дети, с бронхо-легочной дисплазией и с тяжелыми пороками сердца. Программа работает уже восемь лет. Профилактика против РС-вирусной инфекции происходит не с помощью вакцин, это не прививка, а готовые антитела, которые помогают бороться с вирусом, если вдруг он попадает в организм.
Все мы с ноября по апрель, бывает, переносим ОРВИ, а их источником часто становятся респираторно-синтициальные вирусы, которые наряду с вирусами гриппа очень распространены. Но если у нас с вами дело может ограничиться легким насморком, то у недоношенного ребенка эта инфекция может протекать очень тяжело — вплоть до бронхита, бронхиолита и пневмонии. Особенно у детишек с изначально поврежденной легочной тканью, сердечными или иммунологическими проблемами на фоне недоношенности. Чтобы такого малыша защитить, мы ему вводим готовые антитела, которые будут препятствовать прикреплению вируса к дыхательным путям.
В этой программе нам жизненно необходимо взаимопонимание между врачами на всех уровнях — от отделения реанимации, отделения патологии новорожденных, где первый раз малыш получает эту инъекцию, до отделений реабилитации и катамнестического наблюдения и детской поликлиники.
Когда недоношенный ребенок догонит сверстников
— В каком возрасте недоношенные дети обычно выравниваются относительно сверстников? Как долго они требуют наблюдения и лечения?
— Чем меньше вес, с которым родился ребенок, тем длительнее, как правило, первый глобальный этап реабилитации. Если со здоровьем обычного ребенка все проясняется примерно в год, то недоношенному малышу надо к этому сроку прибавить те три-четыре месяца, которые ребенок «не досидел» внутриутробно, то есть только в полтора года мы можем делать какие-то приблизительные выводы.
Но реально возраст, до которого максимально активно ведутся реабилитационные мероприятия, — это 18–24 месяца. В первую очередь они касаются слуха, зрения и двигательного развития. Первые два года жизни — это тот самый сенситивный период, когда мы еще можем что-то принципиально изменить.
В дальнейшем для детишек, у которых остаются те или иные неврологические проблемы, будут в большей степени нужны специалисты психолого-педагогического звена. Хотя мы и сейчас стараемся, чтобы буквально спустя один-два месяца после выписки из стационара психологи и логопеды начинали работать и с мамой, и с ребенком — это нужно для развития речи.
Здесь такая закономерность: все, что можно сделать с моторной сферой, делается до трехлетнего возраста. А дальше на базе специализированных психолого-педагогических центров с детишками продолжают заниматься педагоги и логопеды, развивая в большей степени психическую сферу.
Результаты этой работы мы оценим, когда ребенок пойдет в школу: станет понятно, к чему мы пришли как с точки зрения социального развития и поведения, так и с точки зрения возможностей обучения.
Конечно, эти результаты могут быть разными — в зависимости от степени поражения центральной нервной системы и от развития высших психических функций, то есть мышления, восприятия, памяти. Если ребенок может учиться в общеобразовательной школе, о нем, как правило, и не знают, что он родился раньше срока. Например, вместе с моим сыном учатся дети, которые были глубоко недоношенными, а теперь по итогам начальной школы — отличники.
Поэтому резервы и ресурсы совершенно точно есть даже у глубоко недоношенного ребенка.

















